1992-93ல் தமிழ்நாட்டில் காலரா தொற்றுநோய் பரவலின்போது சென்னை தண்டையார் பேட்டையில் உள்ள தொற்று நோய் மருத்துவமனையின் இயக்குநராக இருந்த டாக்டர் பி. குகனந்தம் சென்னை மாநகராட்சி அதிகாரிகளின் உதவியோடு தமிழக அரசுக்கு பரிந்துரைகளை வழங்கியுள்ளார். இந்த பரிந்துரைகளில் பெரும்பாலானவை இதற்கு முன்பு சோதிக்கப்படாத நெறிமுறையைப் பயன்படுத்துவதன் மூலம் நோயாளிகளை மருத்துவமனையில் அனுமதிப்பதைக் குறைத்தல் குடிநீரில் குளோரின் உள்ளடக்கத்தை உயர்த்துவதை வலியுறுத்துவது மற்றும் பாதிக்கப்பட்ட அனைவருமே தனிமைப்படுத்தப்பட்டு சிகிச்சைக்கு மாற்றப்பட்டு இறப்பு எண்ணிக்கை குறைவாக இருப்பதை உறுதி செய்வது போன்றவையே. தற்போது அவர் சென்னை மாநகராட்சியின் மிகவும் சுறுசுறுப்பான சுகாதார அதிகாரிகளில் ஒருவர் என்பதோடு இந்தியாவின் அதிமுக்கியமான பொது சுகாதார நிபுணர்களுள் ஒருவராகவும் இருக்கிறார்.
கொரோனா வைரஸ் தொற்று மற்றும் அதன் தாக்கங்கள் குறித்து அவர் ஃப்ரண்ட்லைனுக்கு அளித்த பேட்டியின் பகுதிகள் இதோ :
இதுபோன்ற பல நோய்கள் இருப்பதால் பொதுவாகவே தொற்று நோய்களைக் கட்டுப்படுத்துவதில் இந்தியாவின் பதிவு என்ன?
இந்தியாவில் பல தொற்றுநோய்கள் இதுவரை ஏற்பட்டுள்ளன: 1920 கள் மற்றும் 1960 களில் சின்னம்மை 1918 இல் பிளேக் மற்றும் பன்றிக் காய்ச்சல் ஜஸ்பானிஷ் காய்ச்சல்ஸ. 1918 இல் பன்றிக் காய்ச்சல் பரவியதில் ஐந்து லட்சத்துக்கும் மேற்பட்டோர் இறந்தனர். ஒரு காலத்தில் ஐந்து ஆண்டுகளுக்கு ஒரு முறை காலரா நோய் பரவியது. உலகின் பல பகுதிகளுக்கும் பரவிய கடைசி பெரிய தொற்றுநோய் 1992-93இல் பரவிய காலராதான். ழு-139 என்று பெயரிடப்பட்ட இந்த காலரா தொற்றின் பாதிப்புகள் புதியதாக இருந்தன. முதல் பாதிப்பு சென்னையில் எனது குழுவினரால் கண்டுபிடிக்கப்பட்டது. பின்னர் பாதிப்புகளை நிர்வகிப்பதற்கான புதிய நெறிமுறையை உருவாக்க வேண்டியிருந்தது. அப்போது நான் பணியாற்றிய தொற்று நோய் மருத்துவமனையில் மட்டும் குறைந்தது 75000 நோயாளிகளுக்கு சிகிச்சை அளித்தோம்.

எச் 1 என் 1 ஜ 2009-10 இல் பன்றிக்காய்ச்சல் தொற்றுநோய்ஸ விஷயத்தில் எல்லா நோயாளிகளையும் நாங்கள் அடையாளம் கண்டோம். நோய்த்தொற்று துவங்கிய மையப்பகுதி மெக்சிகோ. அங்கிருந்து அது கலிபோர்னியா, ஹாங்காங், இந்தோனேசியா மற்றும் பல நாடுகளுக்குப் பரவியது. இந்த இடங்களுக்கு பயணம் செய்த அனைவரையும் சோதிக்க வேண்டும் என்று நாங்கள் முடிவு செய்தோம். இந்த இடங்களிலிருந்து வரும் அனைத்து பயணிகளையும் தடுத்து நோய் அறிகுறிகள் உள்ளவர்களை நாங்கள் தண்டையார்பேட்டையில் உள்ள தொற்று நோய்கள் மருத்துவமனைக்கு அழைத்துச் சென்றோம். ஒரு குறிப்பிட்ட காலத்திற்குள் நாங்கள் சுமார் 3500 நோயாளிகளுக்கு சிகிச்சை அளித்தோம். நோய் அறிகுறி தெரிய வரும் 7 முதல் 14 நாட்களுக்கு அனைத்து நோயாளிகளும் கண்காணிப்பில் வைக்கப்பட்டனர். தொண்டைஇ நாசி ஆகிய பகுதிகளிலிருந்துதான் அந்தத் தொற்றுநோய் பரவியது. அது தொண்டை அல்லது நாசிக்குள் நுழைந்து நுரையீரலுக்குள் சென்று அங்கு பெருகியது.
நாங்கள் நினைத்தது இதுதான்: நோய்த்தொற்றுக்கு போதுமான வெளித்தொடர்பு உள்ள ஒரு நோயாளியை மருத்துவமனையில் அனுமதித்து முதலில் நோய்த்தொற்று அவர்கள் உடலுக்குள் நுழைகிற வாய்ப்பகுதியை சுத்தம் செய்து விட வேண்டும் என்பது. இது சற்று விசித்திரமான முறையில் செய்யப்பட்டது . அப்போது அவர்கள் தலையை மேலே உயர்த்தி உப்பு நீர் அல்லது ஆண்டிசெப்டிக் கரைசலை தொண்டையில் ஒரு நிமிடம் வைத்திருக்கச் செய்தோம். இந்த செயலால் வைரஸ் கொல்லப்பட்டது. இது உண்மையில் வைரஸை அகற்ற தொண்டையை அடிக்கடி கழுவுவதைப் போன்றதுதான். இதனால் அடுத்தவருக்கு தொற்றுநோய் பரவாமல் காக்க முடிந்தது. மேலும் தொற்றுநோய் பரவிக்கொண்டிருந்த காலத்தில் எந்த நோயாளியும் இறக்கவில்லை என்பதை உறுதிப்படுத்துவதையும் சரியாக நிர்வகித்தோம்.
ஒவ்வொரு இயற்கை பேரிடருக்குப் பிறகு ஏற்படும் தொற்றுநோய்களும் உள்ளன. அதாவது குஜராத் பூகம்பத்திற்குப் பிறகு சுனாமிக்குப் பிறகு நாகப்பட்டினத்தில் மற்றும் ஒடிசாவில் 1999 இல் ஏற்பட்ட பெரு வெள்ளத்திற்கு பிறகு என எல்லா இடங்களிலும் இதுபோன்ற தொற்றுநோய்களை நாங்கள் கண்டிருக்கிறோம்.
ஒரு தொற்றுநோய் பரவுவதைக் கட்டுப்படுத்த தணிக்க மற்றும் நிர்வகிக்க என்ன வழி?
குறிப்பிட்ட நில வரையறைக்குள் அனைத்து நோயாளிகளையும் கண்டறிவதில்தான் ஒரு தொற்றுநோயைக் கட்டுப்படுத்துவதற்கான சிறந்த பொது சுகாதார அணுகுமுறை என்பது தொடங்குகிறது. பின்னர் அவர்களுக்கு சிகிச்சையளிக்கப்பட வேண்டும் அல்லது தனிமைப்படுத்தப்பட வேண்டும். சிகிச்சையில் தாமதம் இருக்கக்கூடாது. ஒரு தொற்றுநோய் பரவிக்கொண்டியிருக்கிற சூழலில் சுற்றி அமர்ந்து விவாதிக்க நேரமில்லை. எச் 1 என் 1 விவகாரத்தில் தொண்டை கழுவுதல் மற்றும் நுரையீரல் தொற்றுக்கான சோதனைகள் தவிர வைரஸ் திசுக்களில் பாதிப்புகளை ஏற்படுத்தி வீக்கத்தை ஏற்படுத்தாமல் இருப்பதையும் நாங்கள் உறுதிசெய்தோம்.

இது மிகவும் முக்கியமானது. ஏனெனில் உயிரணுக்களில் நுழைந்து கொண்ட வைரஸ் பின்பு அதை பாதிக்கிறது. இதன்மூலம் சந்தர்ப்பவாத நோய்த்தொற்றுகளும் நோயாளியை பாதிக்கத் தொடங்கும். எனவே நாங்கள் பாதிக்கப்பட்ட நோயாளிகளுக்கு முற்காப்பு வைட்டமின் ஏ அமோக்ஸிசிலின் போன்ற சில நுண்ணுயிர் எதிர்ப்பிகளைக் கொடுத்தோம். இதன் மூலம் வைரஸை தனிமைப்படுத்த முடிந்தது. நெஞ்சில் ஏற்பட்ட சளி சுரப்பு அகற்றப்படஇ நாங்கள் அவர்களுக்கு மியூகோலைட்டுகளையும் ஐந்து நாட்களுக்கு சுவாசக்குழாய் உதவியையும் வழங்கினோம்.
எந்தவொரு காரணத்திற்காகவும் தாமதப்படுத்தப்படாத சரியான சிகிச்சையுடன் சமூகத்தில் ஒரு பெரிய விழிப்புணர்வு இயக்கத்தை மேற்கொள்வதும் முக்கியம். மருத்துவ அளவில் வைரஸ் உயிரி பற்றி அறிய அனைத்து முயற்சிகளும் ஒரே நேரத்தில் செய்யப்பட வேண்டும். மேலும் சுகாதார மேலாண்மை மற்றும் சிகிச்சைக்கான ஒரு நெறிமுறை உருவாக்கப்பட வேண்டும். எந்த பீதியும் இருக்கக்கூடாது. நோயாளிகளின் எண்ணிக்கையை மறைப்பதில் அரசியல் வெறி இருக்கக்கூடாது. ஒருவேளை நீங்கள் அவற்றை மறைக்கத் தொடங்கினால் நோயாளிகளின் எண்ணிக்கை பன்மடங்கு பெருகும். இதன் விளைவாக அதிக மக்கள் இறந்துவிடுவார்கள்.
அந்த வகையில் 2009 ஆம் ஆண்டின் பன்றிக் காய்ச்சல் தொற்றுநோயையும்இ இந்த கோவிட்-19 தொற்றுநோயையும் ஒரே மாதிரியாக இருப்பதைக் காண்கிறேன். இவை இரண்டுமே பொதுவான சளி தொற்று போன்றவைதான். ஆனால் ஒரு சாதாரண சளி கூட சில நேரங்களில் வைரஸின் வீரியம் காரணமாக பெரிய நோயாக மாறும். உதாரணமாக ஒரு பன்றிக் காய்ச்சல் வைரஸ் காட்டு விலங்குகள், பன்றிகள், பறவைகள் மற்றும் சில மனிதர்களில் காணப்படுகிறது. இந்த வெவ்வேறு உயிரினங்களிடையே இருக்கும் வைரஸ்கள் சில நேரங்களில் ஒன்று கூடி உருமாறி புதிய வைரஸாக உருவாகின்றன. இதுவே ஒரு புதிய நூதன வைரஸ் என்று அழைக்கப்படுகிறது. இது ஒரு வைரஸின் மறுசீரமைப்பு என்று அழைக்கப்படுகிறது. எனவேதான் எச் 1 என் 1 . கொரோனா வைரஸ் போன்றவை நூதன வைரஸ் என்றும் அழைக்கப்படுகிறது.
‘நோய்த்தொற்றுகள் பெரும்பாலும் காட்டில் இருந்துதான் பரவுகின்றன’
இன்றைய உலகளாவிய சூழலில் அடிக்கடி இத்தகைய வைரஸ் தொற்றுநோய்களின் ஆதாரம் என்ன?
பெரும்பாலும் நாம் கவனிக்காத தவருகிற ஒரு விஷயம் என்னவென்றால்இ நோய்த்தொற்று பெரும்பாலும் காட்டில்தான் துவங்குகிறது. காட்டில் நிகழும் மனித ஆக்கிரமிப்பு மூலமாகவும் காட்டின் சுற்றுச்சூழல் அமைப்புக்கு இடையூறு ஏற்படும்போதும் இ மனிதர்கள் குடியேறிய இடங்களில் தொற்று பரவி முடிவடையும். உதாரணமாக 1996 இல் சூரத்தில் ஏற்பட்ட பிளேக் நோய்த் தொற்றில் இது தெளிவாகத் தெரிந்தது. அதாவது காட்டில் உள்ள எலிகளிடையே தோன்றிய பிளேக் நோய்த்தொற்று காட்டில் ஏற்பட்ட சூழலியல் மாற்றத்தால் ஊருக்குள் புலம்பெயர்ந்த காட்டு எலிகளிடம் இருந்த நோய்த் தோற்று வீட்டு எலிகளை பாதித்தன. இந்த வகையில் அது மனித வாழ்விடங்களுக்கு பரவின.இதுவே பிளேக்கின் ஆரம்பம்.

ஆங்கிலேயர்கள் இந்தியாவை ஆண்டபோதுஇ முக்கிய காடுகளில் கண்காணிப்பு நிலையங்கள் இருந்தன. உதாரணமாக மைசூர் அருகே கியாசனூர் காட்டில் ஒரு கண்காணிப்பு மையம் இருந்தது. ஓசூரில் திசையன் கட்டுப்பாட்டு ஆராய்ச்சி மையம் ஒன்று அமைக்கப்பட்டதற்கு இதுவே காரணம். துரதிர்ஷ்டவசமாக அனைத்து கண்காணிப்பு மையங்களும் பின்னர் இந்திய அரசாங்கத்தால் மூடப்பட்டன.
கொரோனா வைரஸ் மற்றும் கோவிட்-19 நோய்த்தொற்று பற்றி நீங்கள் என்ன கற்றுக்கொண்டீர்கள்?
கொரோனா வைரஸ் ஒரு பலவீனமான வைரஸ். இது ஒரு நூதனமான புதிய வைரஸ் மற்றும் அதன் பண்புகள் அளவிட முடியாமல் இருக்கிறது. இங்கேஇ மக்கள் அடர்த்தியாக வாழும் இடத்தில்தான் இது அதிகமான மக்களை பாதிக்கிறது என்பதை சுகாதார மேம்பாட்டுக்கான திட்டமிடுபவர்கள் புரிந்து கொள்ள வேண்டும். அதிக எண்ணிக்கையிலான மக்களுக்கு தொற்று ஏற்பட்டாலும் இறப்புகள் குறைவாக உள்ளன. எச் 1 என் 1 இல் நாம் கண்டது இதுதான்: நோய்த்தொற்று விகிதம் மிக அதிகமாக இருந்தது. ஆனால் இறப்புகளின் எண்ணிக்கை குறைவாக இருந்தது.

நோயால் பாதிக்கப்பட்டவர்கள் அனைவரும் கொரோனா நோய்த்தொற்றால் பாதிக்கப்பட்டவர்களாக இருக்க வேண்டியதும் அவசியமில்லை. ஏனென்றால் காசநோயாளிகளுக்கும் இதே வகையான பாதிப்புகளை நாம் காணலாம். இந்தியாவின் அதிக அடர்த்தியான மக்கள்தொகை கொண்ட நகரங்களில் கிட்டத்தட்ட அனைவரும் தங்கள் நுரையீரலில் காசநோய்த்தொற்றைக் கொண்டுள்ளனர். ஆனால் அவர்கள் காசநோய் நோயால் பாதிக்கப்படுவதில்லை. அவர்கள் உடலில் நோய் எதிர்ப்பு சக்தி குறையும்போது அது நோயாக மாறும்.
எப்படியிருந்தாலும் இப்போது கேள்வி இதுதான்: இந்த புதிய வைரஸ் நம் மக்கள் தொகையை கணிசமாக ஆக்கிரமித்துள்ளதா? செய்தி அறிக்கைகளிலிருந்து. இது பல இடங்களில் பரவலாக உள்ளது என்பதை நாம் அறிவோம். முக்கியமாக தனிநபர்களின் பயணத்தின் மூலமாக பரவியதை அறிவோம். ஆனால் இந்த மக்கள் அனைவரும் அடையாளம் காணப்பட்டு தனிமைப்படுத்தப்பட்டால் இதை நிறுத்த முடியும். எனவே அத்தகைய மக்கள் பரிசோதிக்கப்பட வேண்டும் என்று நாம் வலியுறுத்த வேண்டும். குறைந்த பட்சம் ஒரு ஊழுஏஐனு-19 நோயாளியுடன் தொடர்பு கொண்டவர்கள் சமீபத்தில் பயணம் செய்தவர்கள் நோயெதிர்ப்பு குறைபாடுள்ள நிலையில் இருப்பவர்கள் மற்றும் அறிகுறிகளை வெளிப்படுத்தியவர்கள் ஆகியோருக்கு இது செய்யப்பட வேண்டும்.
அனைத்து மக்களையும் பரிசோதிப்பது என்பதும் கடினம். ஏனெனில் இது மக்களிடையே பீதி ஏற்பட வழிவகுக்கும். மேலும் நம்மிடையே போதுமான வசதிகளும் இல்லை. நோய் பரவுவதைக் கட்டுப்படுத்தும் இந்த முயற்சியில் தனியார் துறையின் பங்களிப்பும் இருக்க வேண்டும். ஒரு சில இடங்களில் மட்டுமே பரிசோதனையை மேற்கொள்வதும் சரியல்ல. எனவே நாம் தனியார் துறையை இந்த முயற்சியில் கண்டிப்பாக இணைக்க வேண்டும். அப்போதுதான் நோய் அறிகுறியற்ற நபர்களையும் அடையாளம் கண்டு நாம் சிகிச்சை அளிக்க முடியும். இல்லையெனில் அந்த நபர்கள் எந்தவொரு பிரச்சினையையும் சந்திப்பதற்கு முன்பாகவே தொற்றுநோயை மற்றவர்களுக்கு பரப்புவார்கள்.
துரதிர்ஷ்டவசமாக நமது அரசாங்கங்கள் பரிசோதனை செய்வதற்கான கட்டுப்பாடுகள் குறித்து மிகவும் விசித்திரமான முடிவை எடுத்து வருகின்றன. ஒரு நபர் இன்று பரிசோதனை செய்துகொள்ள விரும்பினால் அதற்கான ஏற்பாடும் எதுவும் இல்லை. பரிசோதனை செய்ய விரும்புகிற மக்கள் மருத்துவமனையில் அனுமதிக்கபடுவார்கள் என்று சிலர் தவறாக அச்சுறுத்திக் கொண்டிருக்கிறார்கள்.
இதுபோன்ற நோயாளிகளுக்கு சிகிச்சையளிக்க தனியார் மருத்துவமனைகள் உள்ளதா? உண்மையில்இ இந்த நோயாளிகளைக் கையாள அரசு மருத்துவமனைகள் உள்ளதா?
பல தனியார் மருத்துவமனைகளில் தொற்றுநோய் வார்டுகள் இல்லை. கடந்த காலத்தில்இ தொற்றுநோய் மருத்துவமனைகள் நகரங்களுக்கு வெளியே இருந்தன. இப்போது மேற்கத்திய நாடுகளில் இந்த சிகிச்சை மிகவும் தொழில்நுட்பமானதாகவும் அதுவும் ஒரு அரசு பொது மருத்துவமனையிலேயே தனிமைப்படுத்தும் வார்டுகளைக் கொண்டும் ஒரு தொற்று நோயாளியைப் பராமரிக்கும் அறை எதிர்மறையான அழுத்தத்தைக் கொண்டதாகவும் இருக்கின்றன. அங்கே எதிர்மறை அழுத்த அறைகள் கொண்ட தனியார் மருத்துவமனைகள் அதிகம் இல்லை.
கோவிட்-19 பரவலைத் தொடர்ந்து சீனாவில் அதன் குடிமக்கள் மீது விதிக்கப்பட்டுள்ள கட்டுப்பாடுகளை நீங்கள் எவ்வாறு கருதுகிறீர்கள்?
சீனா இப்போது என்ன செய்கிறதோ அதை எந்த நாடும் பொது சுகாதார வரலாற்றில் ஒருபோதும் செய்யவில்லை. இந்தியா, யு.எஸ் மற்றும் பிற இடங்களில் இதேபோல் நடப்பதை கற்பனை செய்வது கடினம். இந்த நாடுகளில் எதிலாவது சீனாவில் ஏற்படுவதற்கு முன்பு இதுபோன்ற நோய் ஏற்பட்டிருந்தால் ஒரு சூறாவளி ஏற்பட்டதைப் போன்றதொரு பேரழிவை நாம் கண்டிருப்போம்.
வெளியில் இருந்து வரும் விமர்சனங்களைப் பற்றி கவலைப்படாமல் மக்களைத் தனிமைப்படுத்துதல், மக்களின் பயண வரலாற்றைக் கண்காணித்தல், பள்ளிகளில் விழிப்புணர்வை ஏற்படுத்துதல், ட்ரோன்களைப் பயன்படுத்துதல், ஒரு சில நாட்களில் புதிய மருத்துவமனைகளை உருவாக்குதல் மற்றும் ஊரடங்கிற்கான கட்டுப்பாடுகளை விதித்தல் போன்ற வேலைகளில் அவர்கள் தீவிரமாக கவனம் செலுத்தினர். அது வேலை செய்தது. இந்த தொற்றுநோயுடன் நம்முடைய மட்டுப்படுத்தப்பட்ட அனுபவத்துடன், அவர்களின் இந்த அணுகுமுறை பல உயிர்களைக் காப்பாற்றியது என்பதைக் காணலாம்.
ஒரு தொற்றுநோய் ஏற்பட்டால் சிகிச்சை தேவைப்படும் அனைவருக்கும் சிகிச்சையளிக்க போதுமான திறன் சென்னையில் உள்ளதா?
சென்னை அளவிலான ஒரு நகரத்தில் நமக்கு 5000 படுக்கைகள் தேவை. தொற்று நோய்களுக்கான பல படுக்கைகள் நம்மிடம் இல்லை. நம்மிடம் பொதுவான படுக்கைகளே உள்ளன. அவை அந்த எண்ணிக்கையை விட அதிகமாக இருக்கும். மேலும் நம்மிடம் ஒரே ஒரு தொற்றுநோய் மருத்துவமனைதான் உள்ளது. அதில் 500 படுக்கைகள் மட்டுமே உள்ளன. மற்ற அனைத்து மருத்துவமனைகளிலும் தனிமைப்படுத்தப்பட்ட வார்டுகள் இருக்க வேண்டும். எதிர்காலத்தில் இதுபோன்ற தொற்றுநோய்களைநாம் கையாள வேண்டுமென்றால் சென்னையில் நகரத்திற்கு வெளியே 5000 படுக்கைகள் கொண்ட ஒரு புதிய மருத்துவமனையை அமைப்பதைத் தவிர வேறு வழியில்லை.
1992-93ல் காலரா தொற்றுநோயைக் கையாண்டதில் இருந்து கற்றுக்கொண்ட பாடங்கள் என்ன?
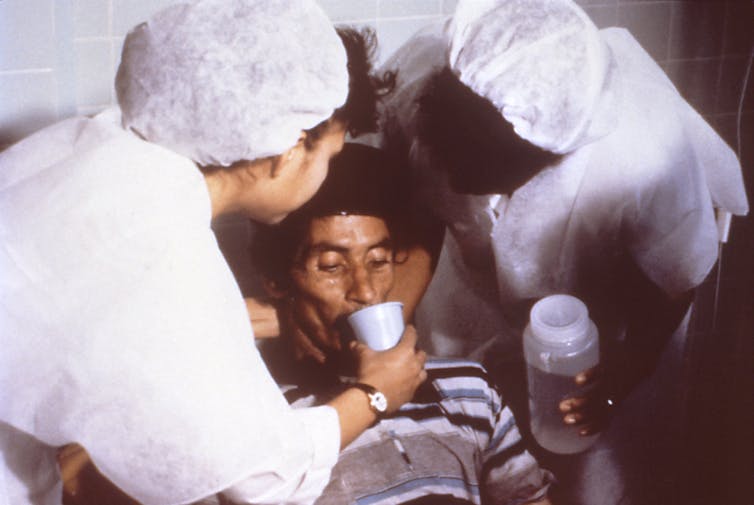
1992-93ல் காலரா பரவியபோது தொற்றுநோய் மருத்துவமனையில் 300 படுக்கைகள் மட்டுமே இருந்தன. அதற்குமேல் வரும் கூடுதல் நோயாளிகளைக் கையாள முழு வளாகத்திலும் கொட்டகைகளைச் சேர்த்தோம். மொத்தம் 1500 படுக்கைகளை நாங்கள் தற்காலிகமாக உருவாக்கினோம்.
தினசரி 1500 க்கும் மேற்பட்ட நோயாளிகள் அனுமதிக்கப்பட்டனர். தொற்றுநோய் காரணமாக பல அரசு மருத்துவமனைகளே நோயாளிகளை அனுமதிக்க மறுத்துவிட்டன. அப்போதுதான் நான் ஒன்றைச் சிந்திக்க வேண்டிய கட்டாயத்திற்கு ஆளானேன்: உள்நோயாளிகளை ஒரு வாரம் வழக்கமாக வைத்திருக்க வேண்டுமா? நான் ஒரு நோயாளியை ஒரு வாரம் வைத்திருந்தால், தினசரி 1500 பேர் அனுமதிக்கப்படும்போது படுக்கைக்கான பற்றாக்குறை என்னவாக இருக்கும் என்று கற்பனை செய்து பாருங்கள். சுமார் 150 மருத்துவர்கள் மற்றும் 300 செவிலியர்கள் உட்பட சுமார் 700 நிபுணர்களை நாங்கள் பணியில் அமர்த்தினோம். உண்மையில் அது ஒரு போர் காலம்.

எனவே மருத்துவமனையின் தங்குமிடத்தை ஒரு வாரத்திலிருந்து 48 மணி நேரம் மட்டுமே எனக் குறைக்க முடிவு செய்ய வேண்டிய கட்டாயம் எனக்கு ஏற்பட்டது. தரவு மற்றும் மருத்துவ அறிகுறிகளின் அடிப்படையில் இது எங்கள் ஆராய்ச்சிக்கான முக்கியப் புள்ளியாக அமைந்தது. இந்த ஆராய்ச்சியின் விளைவாக காலரா மூலம் ஏற்படும் புதிய சிரமத்தை நாங்கள் கண்டறிந்தோம். அதற்கு ‘மெட்ராஸ் ஸ்ட்ரைன்’ என்று பெயரிடப்பட்டது. 300 மி.கி டாக்ஸிசைக்ளின் மற்றும் ஐந்து பிண்ட் அளவு ரிங்கரின் லாக்டேட் போன்ற நுண்ணுயிர் எதிர்ப்பிகளைப் பயன்படுத்தி நாங்கள் எளிமைப்படுத்திய சிகிச்சை நோயாளிகள் 48 மணி நேரத்தில் தேறுவதற்கு உதவியது. உலக சுகாதார அமைப்பு உட்பட ஒவ்வொரு அதிகாரமும் எங்கள் நிர்வாகத்தைக் கண்டு வியப்படைந்தது. எங்களுடைய அந்த நிர்வாகம் பாக்டீரியத்தைப் பற்றிய நமது புரிதல் அது எவ்வாறு வெளிப்படுகிறது. அது எவ்வாறு பரவுகிறது மற்றும் அதை எவ்வாறு கட்டுப்படுத்தலாம் என்பதை அடிப்படையாகக் கொண்டது.
காலரா நோய்த்தொற்றை குணப்படுத்துவதற்கு நம்மிடையே பல வசதிகள் இருந்தன. எனவே காலரா நோய்த்தொற்றை குணப்படுத்தும் விகிதம் 100 சதவீதமாக இருந்தது. எல்லா இடங்களிலும் பரவக்கூடிய ஒரு தொற்றுநோய்க்கு இப்போது உங்களுக்குத் தேவையான அளவை கற்பனை செய்து பாருங்கள். மேலும் இப்போது சிகிச்சையம் மிகவும் சிக்கலானது. ஏனெனில் ஒரு நோயாளியின் குணப்படுத்தும் வீதம் அவரது உடல்நிலையையம் அவரது நோய் எதிர்ப்பு சக்தியையும் பொறுத்தது. அதிர்ஷ்டவசமாக தற்போது ஏற்பட்டுள்ள இந்தத் தொற்றுநோயின் பெரிய அளவு முன்னேற்றத்தை நாம் இதுவரை காணவில்லை.
எது சரி? சென்னை மாநகராட்சி மற்றும் தமிழக அரசு அதிகாரத்தில் எவ்வாறு செயல்பட்டனர்?
100 க்கும் மேற்பட்ட ஆம்புலன்ஸ்களில் நோயாளிகளை மருத்துவமனைக்கு அழைத்து வருதல் மற்றும் அந்த குறிப்பிட்ட சூழ்நிலைக்கு நாங்கள் உருவாக்கிய புதுமையான சிகிச்சை நெறிமுறைகளை செயல்படுத்துதல் என எல்லாவற்றிலும் நான் தன்னிச்சையாக செயல்படுவதற்கான முழு சுதந்திரத்தையும் சென்னை மாநகராட்சி எனக்குக் கொடுத்தது. குறிப்பாக நோயாளிகள் எல்லா இடங்களிலிருந்தும் அதாவது அண்டை மாநிலங்கள் மற்றும் தொலைதூர மாவட்டங்களிலிருந்து கூடவந்தார்கள் என்பதை நினைவில் கொள்ளுங்கள்.
அப்போது திரு ஆர். பூர்ணலிங்கம் ஐ.ஏ.எஸ்.இ சிறப்பு அதிகாரியாக இருந்தது இந்த நகரத்திற்கு கிடைத்த நல்வாய்ப்பு. அவர் நிலைமையின் தன்மையை விரைவாகப் புரிந்து கொண்டார். அப்போதைய முதலமைச்சர் ஜெயலலிதாவும் எங்கள் முயற்சிகளுக்கு ஆதரவளித்ததார் ஏனென்றால் நாங்கள் இரண்டு அமைச்சர்கள் மற்றும் 6 ஐ.ஏ.எஸ் அதிகாரிகளுக்கும் சிகிச்சை அளித்தோம். அரசின் குடிநீர் விநியோகத்தில் குளோரின் அளவை அதிகரிப்பதே நான் அரசாங்கத்தை கட்டாயப்படுத்திய ஒன்று. இது ஒரு பெரிய போராட்டமாக இருந்தது. ஏனெனில் குளோரின் உள்ளடக்கத்தை அதிகரிக்க வேண்டும் என்ற எனது ஆலோசனையில் பலருக்கும் பெரும் கருத்து வேறுபாடு இருந்தது. ஆனால் எனக்கு உதவி செய்யும் ஊழியர்கள் இருந்ததால், மாநகராட்சியின் அனைத்து வார்டுகளிலும் உள்ள பொது நீரூற்றுகளில் தண்ணீரில் குளோரின் உள்ளடக்கத்தை அதிகரிக்கச் செய்தோம். அந்த நேரத்தில் குடிநீரில் குளோரின் அளவு அதிகமாக சேர்க்கப்பட்ட பகுதிகளில் காலரா தொற்று குறைவதைக் கண்டோம்.
அந்த நேரத்தில் எனது யோசனையை ஆதரித்து பல பத்திரிகைக் கட்டுரைகளும் வெளிவந்தன. தலைமைச் செயலாளருடனான ஒரு சந்திப்பில் காலரா எவ்வாறு கட்டுப்படுத்தப்பட்டது என்பதற்கான ஆதாரங்களை நான் அவருக்குக் காண்பித்தேன். அப்போது தண்ணீரில் இருந்துதான் பரவுகிறது என்பதை அவரிடம் பரிந்துரைத்தேன். தொடர்ந்து சென்னைக்கு வெளியே உள்ள மதுரை போன்ற நகரங்களில் காலரா தொற்றால் இறப்புகள் அதிகரித்து வந்தன. அப்போது உடனே குடிநீர் விநியோகத்தில் குளோரின் உள்ளடக்கத்தை அதிகரிப்பது குறித்து முடிவெடுக்க தலைமைச் செயலாளர் எனக்கு அதிகாரம் அளித்தார்.
குளோரின் உள்ளடக்கத்தை 10 பிபிஎம் ஆக அதிகரிக்க வேண்டும் என்பது எனது அறிவுறுத்தலாக இருந்தது. றுர்ழு இன் பரிந்துரை 0.2 பிபிஎம் மட்டுமே. நீர் தேக்கத்தில் குளோரின் சேர்க்கப்படும் இடத்தில் 10 பிபிஎம் அதிகரித்த பின்னரும் குடிநீர் பயனாளர்களுக்கு சென்று சேரும் இடத்தில் அது வெறும் 0.2 பிபிஎம் மட்டுமே இருப்பதைக் கண்டோம். ஏனென்றால் அங்கே குடிநீர் விநியோகம் செய்யப்படும் குழாய்கள் அனைத்தும் பல வருடங்களுக்கு முன் அமைக்கப்பட்டது. நாங்கள் குளோரின் அளவை அதிகரித்த ஒரு வாரத்தில் மோசமாக பாதிக்கப்பட்ட பகுதிகளில் நோயாளிகள் எண்ணிக்கை 1000 இலிருந்து 50-60 என குறைந்துவிட்டன.
‘திட்டமிடப்படாத அறிக்கைகள்’
இதுவரை ஏற்பட்ட பல தொற்றுநோய்களுக்குப் பிறகு இதுபோன்ற நோய்களுக்கு இந்தியா ஒரு தேசிய அணுகுமுறையைக் கொண்டிருக்கிறதா?
அனைத்து உள்ளாட்சி அமைப்புகளிலும் ஒரு தொற்றுநோய் பணிக்குழு உள்ளது. அனைத்து மாநிலங்களிலும் ஒரு மாநில தொற்றுநோய் பணிக்குழு உள்ளது. அனைத்து நிபுணர்களும், நிர்வாகிகளும் ஒரு தொற்றுநோய்க்கான அணுகுமுறைகளைப் பற்றி விவாதித்து முடிவு செய்கிறார்கள். ஆனால் இப்போது வெவ்வேறு பகுதிகளிலிருந்தும் வருவது திட்டமிடப்படாத அறிக்கைகளாகவே இருக்கின்றன. நிலைமையைச் சரியாக கையாள ஒரு திட்டமிட்ட நடைமுறையை முதலில் இவர்கள் நெறிப்படுத்திக் ஏற்றுக்கொள்ள வேண்டும்.
– நன்றி ஃப்ரண்ட்லைன் இதழ், 2020 ஏப்ரல் 10
சந்திப்பு ஆர்.கே.ராதாகிருஷ்ணன்
தமிழில் பிரபு தமிழன்

